W artykule opowiemy, czym jest osteochondroza, jakie są jej objawy i sposoby diagnozowania, jak odróżnić osteochondrozę od innych chorób, które powodują ból pleców, a także co należy robić w przypadku wystąpienia objawów osteochondrozy kręgosłupa.
Czym jest osteochondroza kręgosłupa?
Osteochondroza jest chorobą przewlekłą, w której dochodzi do stopniowego uszkodzenia jądra miażdżystego krążka międzykręgowego (potocznie: dysku). Z czasem uszkodzenie krążka międzykręgowego zaczyna angażować inne struktury kręgosłupa, powodując zaburzenia układu mięśniowo-szkieletowego i nerwowego. Osteochondroza jest również określana jako przedwczesne starzenie się układu kostno-stawowego lub stan patologiczny wynikający z uszkodzenia kręgów, na przykład po urazie.
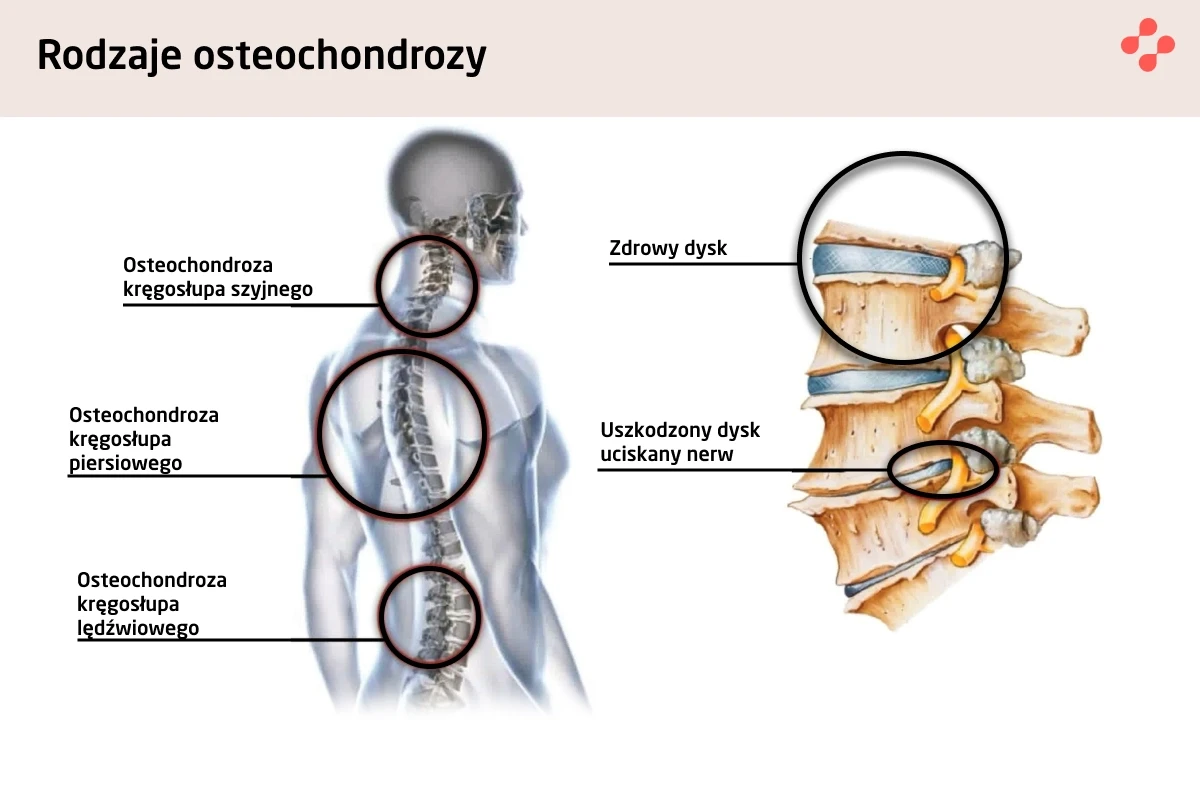
Rodzaje osteochondrozy
Na rozwój osteochondrozy wpływa wiele czynników, dlatego badacze dokonali systematyzacji możliwych przyczyn, które pozwalają wyjaśnić pochodzenie choroby:
- inwolucyjne – procesy zapalne i inne urazy kręgosłupa prowadzą do przedwczesnego starzenia się chrząstki, na przykład na skutek prowadzenia siedzącego trybu życia;
- degeneracyjne – schorzenia krążków międzykręgowych występują w wyniku niewydolności metabolicznej, na przykład na skutek stosowania niezrównoważonej diety i nadużywania alkoholu;
- dysmetaboliczne – osteochondroza jest spowodowana zakłóceniem zaopatrywania chrząstki międzykręgowej w składniki odżywcze ze względu na fakt, że wraz z wiekiem zmniejsza się liczba naczyń krwionośnych, które dostarczają krew z substancjami odżywczymi.
Rozwój osteochondrozy ma charakter kaskadowy, w którym jeden proces patologiczny wywołuje następny. Na przykład, ze względu na zmiany związane z wiekiem i zmniejszenie liczby naczyń w dysku, dochodzi do zaburzeń odżywiania, co prowadzi do nieprawidłowego przebiegu procesów biochemicznych i uszkodzenia krążka międzykręgowego.
W miarę jak postępują zmiany zwyrodnieniowe w kręgosłupie, dochodzi do zaburzeń napięcia mięśniowego i pracy korzeni nerwowych, które wychodzą z rdzenia kręgowego przez otwory kręgowe. To z kolei prowadzi do poważnych konsekwencji ze strony układu nerwowego i mięśniowo-szkieletowego.
Objawy osteochondrozy kręgosłupa
Zadaj pytanie neurologii «Doctorpro»
Osteochondroza jest chorobą przewlekłą z okresowymi zaostrzeniami wywołanymi urazami, siedzącym trybem życia, dźwiganiem ciężarów, hipotermią i stresem psychoemocjonalnym. Najbardziej powszechnym i typowym objawem zmian zwyrodnieniowych w jądrze miażdżystym krążka międzykręgowego jest ciągły ból pleców w różnych odcinkach: szyjnym, piersiowym i lędźwiowym.
Istnieją dwa rodzaje objawów osteochondrozy: odruchowe i uciskowe. Objawy odruchowe są spowodowane podrażnieniem korzeni rdzenia kręgowego. Manifestują się one jako skurcz lub rozszerzenie naczyń krwionośnych, drgania mięśni, osłabienie siły mięśniowej. Objawy uciskowe rozwijają się na skutek ucisku na nerwy (najczęściej spowodowanego przepukliną kręgosłupa) i manifestują się utratą czucia w dotkniętym odcinku (szyi, ramionach lub dolnej części pleców).
Do objawów osteochondrozy należą również:
- napięcie i ból mięśni szyi i pleców;
- skrzywienie kręgosłupa w kierunku tylnym, przednim, bocznym;
- zaburzenia wrażliwości i regulacji nerwowej: uczucie mrowienia na skórze, uderzenia gorąca i zimna na skórze pleców i kończyn, drętwienie rąk lub stóp;
- osłabienie siły mięśni kończyn;
- częste oddawanie moczu – do 10-12 razy dziennie.
Gdzie może promieniować ból przy osteochondrozie?
Ból związany z osteochondrozą występuje nie tylko w plecach. Rozprzestrzenia się na kończyny górne i dolne. Ból w nogach może rozprzestrzeniać się na:
- pośladki;
- tylną i boczną część bioder;
- podudzia i wewnętrzną stronę kostek;
- tylną część stóp;
- palce u stóp;
- pięty.
Ból może również rozprzestrzeniać się na ręce, promieniując do:
- mięśnia naramiennego;
- zewnętrznej krawędzi dłoni, aż do palców;
- grzbietu dłoni;
- palców dłoni;
- palca serdecznego i małego (rzadko).
Jak diagnozuje się osteochondrozę?
Diagnostyka osteochondrozy opiera się na wywiadzie lekarskim, badaniu fizykalnym i instrumentalnych metodach diagnostycznych. Konkretne metody badań ustala lekarz w trakcie konsultacji.
Lekarz rozpoczyna diagnostykę od zebrania wywiadu: ustala prawdopodobne przyczyny bólu pleców, określa jego lokalizację i czas trwania, stwierdza obecność chorób współistniejących, takich jak alergie, choroby wrodzone i nadwrażliwość na pewne leki. Badanie fizykalne przeprowadza się w pozycji stojącej lub siedzącej. Lekarz może stwierdzić wady postawy, ocenić siłę mięśni i odruchy, ocenić kolor skóry. Szczegółowy obraz kliniczny choroby wymaga konsultacji ze specjalistami dziedzin pokrewnych: neurologiem, neurochirurgiem, onkologiem, reumatologiem i pulmonologiem.
Neurolog stawia diagnozę osteochondrozy, jeśli występują:
- przewlekły ból pleców;
- nasilenie bólu podczas podnoszenia ciężarów, kichania, kaszlu;
- drętwienie i uczucie bólu w stawach;
- zmniejszony zakres ruchu w stawach;
- skurcze mięśni;
- podrażnienie korzeni nerwowych;
- zmiany widoczne na zdjęciach rentgenowskich kręgosłupa.
Czy konieczne jest prześwietlenie kręgosłupa?
Badanie rentgenowskie kręgosłupa jest jedną z podstawowych metod diagnostycznych, która umożliwia wykrycie nieprawidłowości strukturalnych kręgosłupa. Prześwietlenie pozwala stwierdzić zmiany patologiczne, takie jak spłaszczenie krążka międzykręgowego. Zwykle dla odcinka szyjnego, piersiowego i lędźwiowo-krzyżowego kręgosłupa wykonuje się zdjęcia rentgenowskie w dwóch (a czasem trzech) projekcjach, aby uzyskać większą dokładność obrazu.
Tomografia komputerowa i rezonans magnetyczny mogą wykryć choroby współistniejące: przepuklinę krążka międzykręgowego i zwężenie światła kanału kręgowego, protruzję krążka międzykręgowego (uwypuklenie dysku poza oś stawu) i ucisk na rdzeń kręgowy.
Osteochondroza odcinka szyjnego kręgosłupa
Osteochondroza kręgosłupa szyjnego charakteryzuje się dwoma głównymi objawami: kręczem i bólem szyi. Kręcz szyi, potocznie zwany postrzałem, to ostry, bolesny skurcz kręgosłupa szyjnego, który występuje podczas poruszania głową i napinania mięśni szyjnych. Bólowi szyi często towarzyszą parestezje. To zaburzenia czucia w postaci drętwienia i uczucia mrowienia w skórze.
Jeśli uszkodzenie jąder miażdżystych krążków międzykręgowych w szyi postępuje, dochodzi do zapalenia korzonków nerwowych kręgosłupa szyjnego – bolesnych odczuć w tylnej części głowy. Bóle mają charakter ciągły, a ponadto czasami nasilają się, zwłaszcza podczas ruchów głową.
Powyższym objawom może towarzyszyć dyzestezja, czyli zaburzenie odczuwania bodźców. Na przykład, ciepły przedmiot może wydawać się zimny w dotyku, ale po potrząśnięciu ręką wrażliwość na bodźce powraca.
Osteochondroza odcinka piersiowego kręgosłupa
Osteochondroza kręgosłupa piersiowego charakteryzuje się przede wszystkim bólem w klatce piersiowej. Ból nasila się przy ruchach ramion, kichaniu, kaszlu i podnoszeniu ciężarów. Często występują również parestezje w klatce piersiowej. Czasami zwyrodnienia w jądrach miażdżystych krążków międzykręgowych mogą dawać objawy podobne do chorób narządów wewnętrznych (przypominają zapalenie żołądka lub dławicę bolesną), ponieważ odczucia bólowe występują w nadbrzuszu i okolicy serca.
Jak odróżnić ból serca od osteochondrozy?
Ból w ścianie klatki piersiowej może przypominać ból mięśnia sercowego. Taki ból może być zarówno objawem osteochondrozy jak i chorób serca.
Jednak ból przy dusznicy bolesnej i zawale mięśnia sercowego różni się od zespołu bólowego, który towarzyszy osteochondrozie. Ból przy chorobach serca wyróżnia się tym, że ma charakter uciskowy i promieniuje do lewej łopatki, ramienia i szczęki.
Zespół bólowy przy osteochondrozie nie rozprzestrzenia się poza ścianę klatki piersiowej, nie promieniuje do ramienia i łopatki, nie towarzyszy mu uczucie strachu przed śmiercią. Są to jednak tylko subiektywne odczucia. Dlatego, aby wykluczyć choroby serca, należy skonsultować się z lekarzem i wykonać EKG (elektrokardiografię), która może wykazać zaburzenia rytmu serca lub objawy zawału mięśnia sercowego.
Jeśli ból zaczął rozprzestrzeniać się na lewą łopatkę, ramię, szczękę, towarzyszy mu uczucie strachu, nie ustępuje po zażyciu nitrogliceryny i trwa dłużej niż 10-15 minut, należy wezwać karetkę pogotowia.
Czym grozi osteochondroza odcinka lędźwiowego?
Najczęstszą przyczyną osteochondrozy lędźwiowej jest lumbago – postrzał i ból w okolicy lędźwiowej. Z powodu nieustającego bólu pacjent ma ograniczony zakres ruchu: nie może się schylać, ćwiczyć ani podnosić ciężkich przedmiotów.
Lumbago może ustąpić samoistnie. Objawy mogą jednak ulec nasileniu, a każde zaostrzenie świadczy o kolejnym wysunięciu krążka międzykręgowego. Jeśli uszkodzenie krążka międzykręgowego postępuje, dochodzi do zapalenia korzonków lędźwiowo-krzyżowych, któremu towarzyszy ból w dolnej części pleców, który promieniuje do pośladków i ud.
Czym różni się osteochondroza od artrozy?
Osteochondroza i choroba zwyrodnieniowa stawów (artroza) należą do tej samej grupy schorzeń układu mięśniowo-szkieletowego. Istnieje jednak między nimi kluczowa różnica: w osteochondrozie dochodzi do uszkodzenia jądra miażdżystego krążka międzykręgowego, podczas gdy choroba zwyrodnieniowa stawów atakuje stawy międzykręgowe. To właśnie powoduje różnice w objawach i sposobach leczenia.
W osteochondrozie ból pleców jest stały i uciążliwy, pojawia się w stanie spoczynku i nasila podczas wykonywania ruchów. Przy artrozie występowanie bólu wiąże się z prostowaniem i zginaniem kręgosłupa. Zespół bólowy w chorobie zwyrodnieniowej stawów jest zazwyczaj jednostronny i ma charakter skurczowy. Artroza objawia się również poranną sztywnością stawów, która trwa od 30 do 60 minut.
Czym różni się osteochondroza od zapalenia korzonków?
Zapalenie korzonków (rwa kulszowa) to zapalenie korzeni nerwowych kręgosłupa, któremu towarzyszy ból wzdłuż dotkniętych nerwów. Są to dwie różne choroby, ale rwa kulszowa stanowi częste powikłanie osteochondrozy, dlatego może być jednym z jej objawów.
Objawy zapalenia korzonków
Przy osteochondrozie zapalenie korzeni nerwowych najczęściej występuje w odcinku szyjnym i lędźwiowym kręgosłupa. Zapalenie korzonków objawia się bólem wzdłuż uszkodzonego nerwu, zaburzeniami czucia, a czasami – zaburzeniami ruchu. Dla choroby tej charakterystyczny jest ból rozciągający się poza plecy i rozprzestrzeniający się na uda, pośladki, podudzia i stopy.
Dystonia wegetatywno-naczyniowa czy osteochondroza szyjna?
Dystonia wegetatywno-naczyniowa to stan chorobowy, w którym dochodzi do dysfunkcji autonomicznego układu nerwowego. Jest to zaburzenie funkcjonalne (czynnościowe), w którym nie dochodzi do zmian strukturalnych ani w kręgosłupie, ani w jądrach miażdżystych krążków międzykręgowych.
Dystonia wegetatywno-naczyniowa ma podłoże psychiczne – jest to nerwica związana z konfliktem wewnętrznym lub traumą z dzieciństwa. Objawy nerwicy wegetatywnej i osteochondrozy mogą być podobne: bóle głowy, zawroty głowy, ból w obrębie klatki piersiowej
Aby odróżnić te choroby, konieczne jest przeprowadzenie badań obrazowych: RTG kręgosłupa, tomografii komputerowej i rezonansu magnetycznego. W przypadku diagnozy dystonii wegetatywno-naczyniowej nie zostaną stwierdzone żadne zmiany organiczne, w przeciwieństwie do osteochondrozy.
Leczenie dystonii wegetatywno-naczyniowej
Dystonię wegetatywno-naczyniową leczy się za pomocą środków farmakologicznych, psychoterapii i zmian stylu życia. Pacjentom przepisuje się leczenie objawowe: leki uspokajające, przeciwlękowe, nasenne, wzmacniające i witaminy. Celem psychoterapii jest nauczenie pacjenta regulacji negatywnych emocji i zwiększenie odporności na stres. Konieczne jest zachowanie równowagi między pracą a odpoczynkiem, ćwiczenia fizyczne oraz przestrzeganie zbilansowanej diety.
Czy osteochondroza jest uleczalna?
Osteochondroza jest chorobą uleczalną. Celem leczenia jest wyeliminowanie bólu i zesztywnienia, przywrócenie napięcia mięśniowego, zapobieganie powikłaniom neurologicznym lub ich leczenie oraz poprawa jakości życia pacjenta. Jeśli pacjent przestrzega zaleceń lekarza, chorobę można skutecznie wyleczyć.
Jak leczyć osteochondrozę domowymi sposobami?
Nie zaleca się leczenia osteochondrozy domowymi sposobami. Istnieje ku temu kilka powodów:
- nie można samemu zdiagnozować osteochondrozy, ponieważ ból pleców może mieć różne podłoże: neurologiczne, naczyniowe, trzewne (związane z chorobami narządów wewnętrznych) i psychogenne;
- nie jest możliwa obiektywna ocena skuteczności leczenia bez przeprowadzenia badań;
- pacjent nie może samodzielnie dobrać odpowiedniego leczenia, a metody tradycyjne nie są poparte naukowo, w związku z czym mogą być nieskuteczne i wywoływać skutki uboczne.
Samodzielne leczenie w domu jest możliwe jedynie po konsultacji z lekarzem, który postawi prawidłową diagnozę, zleci odpowiednie leczenie i będzie regularnie kontrolował skuteczność terapii przy pomocy RTG, tomografii komputerowej lub rezonansu magnetycznego.
Leczenie osteochondrozy kręgosłupa
Leczenie osteochondrozy może być zachowawcze lub chirurgiczne. To, która z tych metod będzie odpowiednia, zależy od stopnia zaawansowania choroby i stopnia obciążenia układu mięśniowo-szkieletowego.
Leczenie zachowawcze polega na przyjmowaniu leków, fizykoterapii i modyfikacji stylu życia. Farmakoterapia obejmuje głównie leki przeciwzapalne i miorelaksacyjne, które łagodzą ból i rozluźniają mięśnie. W fizykoterapii jednym z podstawowych warunków powrotu do zdrowia jest wczesne podjęcie aktywności – jeden do trzech dni po ustąpieniu bólu należy zacząć spacerować, biegać, pływać lub jeździć na rowerze. Ważna jest również zmiana stylu życia na bardziej aktywny, ponieważ siedzący tryb życia jest jednym z czynników rozwoju bólu pleców i niszczenia jąder miażdżystych krążków międzykręgowych.
Leczenie chirurgiczne stosuje się, gdy leczenie zachowawcze przez dwa-cztery tygodnie nie przyniosło oczekiwanych rezultatów oraz jeśli doszło do poważnych zmian strukturalnych w kręgosłupie. O tym, jakiego rodzaju operacja jest konieczna, decyduje chirurg po konsultacji z neurologiem i zapoznaniu się z wynikami badań. Przykładowo, w leczeniu osteochondrozy kręgosłupa szyjnego stosuje się metody mające na celu odciążenie rdzenia kręgowego od ucisku kręgów lub przepukliny (usunięcie przepukliny krążka międzykręgowego i dekompresja dysku).
W przypadku bólu pleców, któremu towarzyszą postrzały w kręgosłupie lub szyi, bóle w klatce piersiowej, osłabienie mięśni ramion lub nóg, nadwrażliwość dotykowa i drętwienie, należy skonsultować się z neurologiem w celu zasięgnięcia porady.



